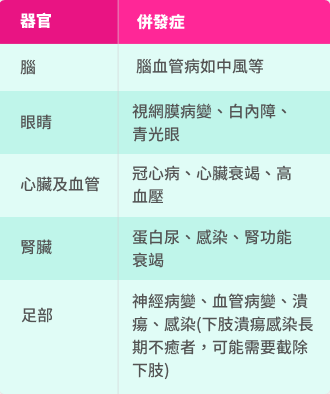
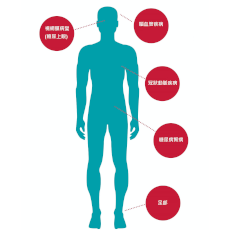
二型糖尿病

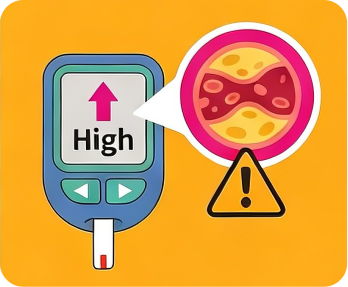
- 高血糖水平5
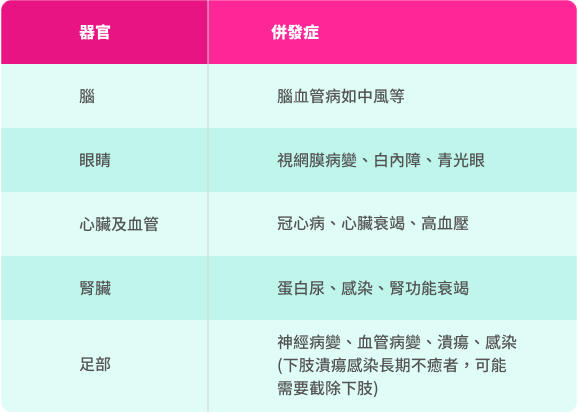
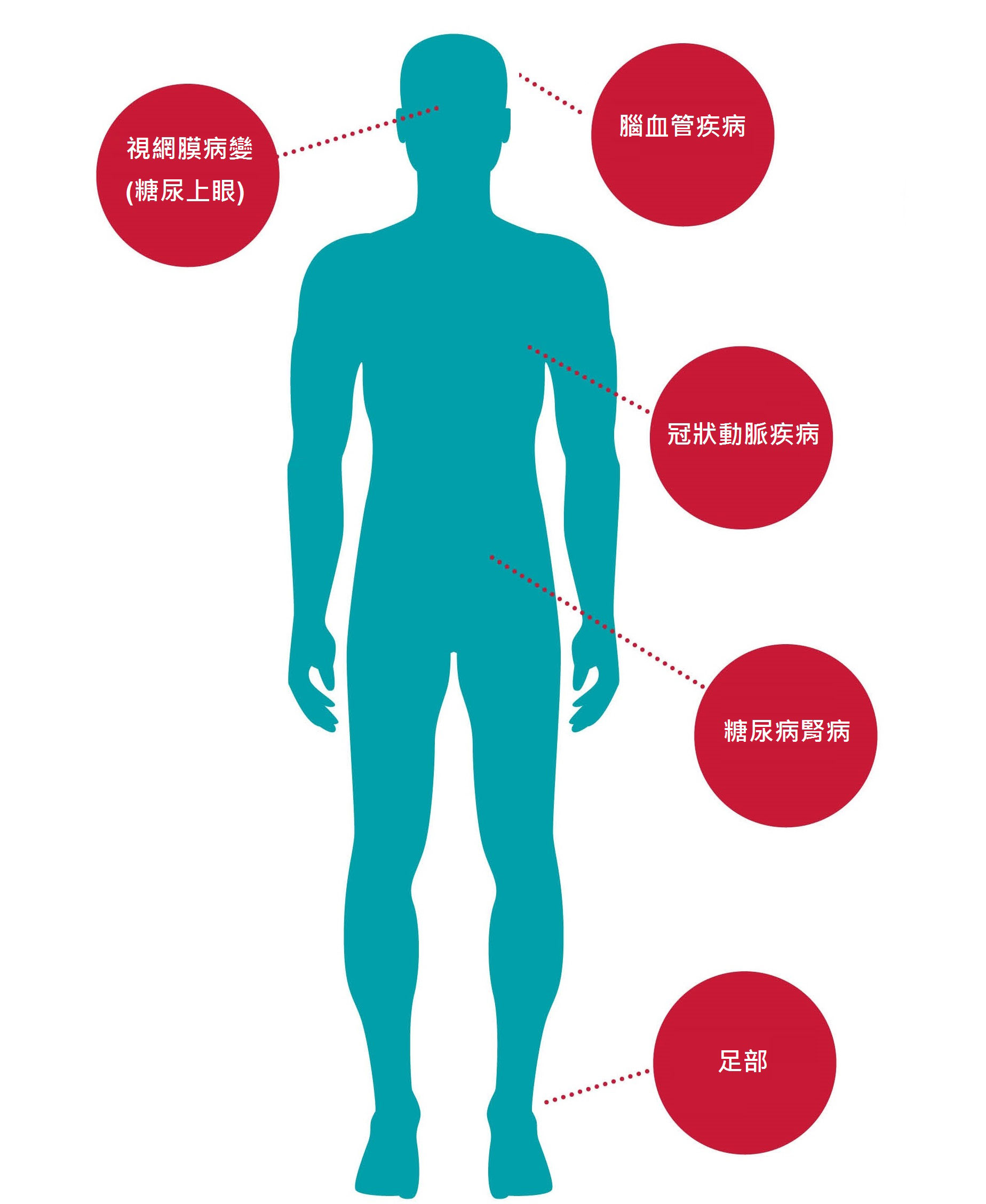
- 高血糖水平會令血管壁更易出現動脈粥樣化, 從而增加心臟病發及中風機會。
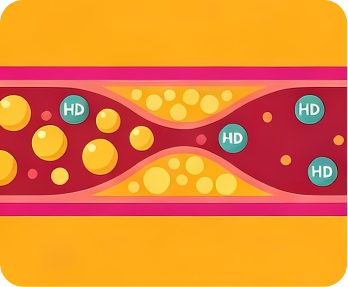
- 三酸甘油脂水平5
- 二型糖尿患者的三酸甘油脂水平通常偏高,而好膽固醇水平偏低,亦會增加血管動脈粥樣硬化的機會。
- 增加血管傷害5
- 糖尿病會令因吸煙、高血壓及高血脂導致的心血管損傷雪上加霜,對身體器官及系統造成更進一步的破壞。

- 增加高血壓風險5
- 糖尿病會增加高血壓風險
- 影響心臟肌肉5
- 糖尿病可影響心臟肌肉,令心臟泵血到全身格外費力。
長期高血糖會損害腎臟微血管,導致代謝廢物及多餘水分無法有效排出,腎功能逐漸受損。6 當二型糖尿病控制不佳,蛋白尿及腎衰竭風險明顯上升,最終甚至可能需洗腎或換腎。 及早認識糖尿病腎病的風險,積極管理血糖與保護腎臟功能至關重要。6

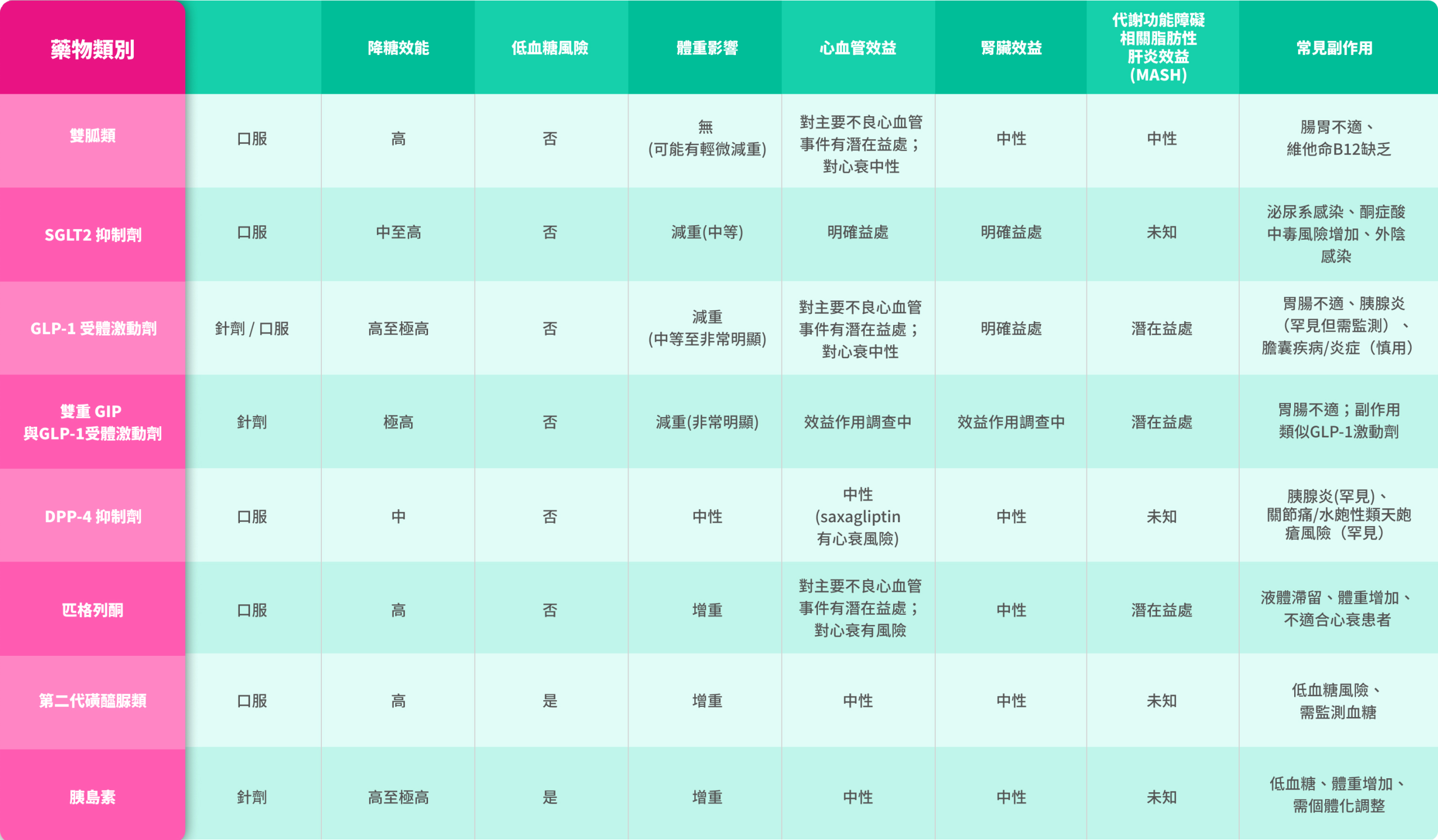
一線口服降糖藥物 – SGLT2i
美國糖尿病學會 (ADA) 2025年標準指引已建議,SGLT2抑制劑 (SGLT2i) 作為二型糖尿病患者的重要治療選擇,在糖尿病藥物管理中,對於有心血管疾病、高血壓風險、慢性腎病及心衰竭患者,明確推薦優先使用SGLT2i作為首選或基礎藥物。8
SGLT2i治療特色8
SGLT2i 因已成為一線口服降糖藥物,能降低血糖,且低血糖風險極低。
腎心保護
對於合併心臟病、心衰竭或慢性腎病的二型糖尿病患者,2025年指引建議優先考慮SGLT2i。
心血管保護
SGLT2i不僅降糖,還有心血管保護作用;即使血糖控制良好,仍建議使用。
個人化治療
指引強調治療個人化,醫生可根據腎病史、肥胖及低血糖風險選擇最合適藥物。
成人二型糖尿病患者的藥物
治療方案建議8
不論A1c水平,高風險*二型糖尿病患者在治療中應納入具心腎保護作用的SGLT2i作為血糖以外的風險管理
如患者同時患上心衰竭,推薦使用SGLT2i以預防和減低因心衰竭導致的住院和死亡風險
同時患有慢性腎病患者應優先選用具腎臟保護效果的SGLT2i作為首選治療藥物
*高風險人士包括三高 (高血糖,高血壓,高血脂)、慢性腎病患者及心衰患者



你的體重,
可能是糖尿病的
第一個警號
體重過重 / 肥胖會明顯增加二型糖尿病、高血壓、心臟病及慢性腎病的風險。9
及早管理體重並定期檢查血糖和腎功能,有助減低日後走到糖尿病及嚴重併發症的一步。9

你的體重,
可能是糖尿病的第一個警號
體重過重 / 肥胖會明顯增加二型糖尿病、高血壓、心臟病及慢性腎病的風險。9
及早管理體重並定期檢查血糖和腎功能,有助減低日後走到糖尿病及嚴重併發症的一步。9

體重指標1
體重指標是一種國際公認、用作量度成年人肥胖程度的客觀指數,主要根據身高及體重來計算:
體重指標 = 體重(公斤) ÷ 身高(米) ÷ 身高(米)

糖胖症
肥胖引起的健康問題不勝枚舉,有報告指出,約90%二型糖尿病患者屬於超重或肥胖10,即「10個糖尿9個肥」。

減輕體重好處
糖尿病患者只要減輕5-10%體重,即可顯著改善心血管風險因素及血糖控制11。
進食高糖食物後10 -15分鐘再測試血糖,如仍過低,應重覆進食。若重覆3次仍未能回升,請即尋找醫護人員求助。
好好休息至徵狀消失。
如患者昏迷,應讓其側臥,保持室內空氣流通,並從速送院救治。但切勿餵食任何食物或飲品。
低密度脂蛋白膽固醇低於 2.6 mmol/L
高密度脂蛋白膽固醇高於 1 mmol/L
三酸甘油脂水平低於 1.7 mmol/L
 日常生活注意事項
日常生活注意事項
 藥劑師提提您
藥劑師提提您
 低血糖症 (Hypoglycemia)13
低血糖症 (Hypoglycemia)13
參考:
- 醫院管理局. 糖尿病是甚麼. Available at: https://www.smartpatient.ha.org.hk/smart-patient-web/disease-management/disease-information/disease/DiabetesMellitus. Accessed on 25-11-2025.
- 世界衛生組織. 糖尿病. Available at: https://www.who.int/zh/news-room/fact-sheets/detail/diabetes. Accessed on 25-11-2025.
- 香港糖尿聯會. 糖尿病併發症及糖尿腳. Available at: https://diabetes-hk.org/complication. Accessed on 24-11-2025.
- 香港心臟中心. 糖尿病心臟病的迷思與事實 – 心臟科專科羅君健醫生. Available at: https://www.hkcardiaccentre.com/article/545. Accessed on 16-12-2025.
- British Heart Foundation. Diabetes and your heart. Available at: https://www.bhf.org.uk/informationsupport/risk-factors/diabetes. Accessed on 25-11-2025.
- American Diabetes Association. Standards of Care in Diabetes—2025. Diabetes Care. 2025;48(Suppl 1):S1–S320. Accessed on 24-11-2025.
- Shan J, Cao Z, Yu S. Advances in understanding diabetic kidney disease progression and the mechanisms of acupuncture intervention. Int J Gen Med. 2024;17:5593–5609. doi:10.2147/IJGM.S490049.
- American Diabetes Association Professional Practice Committee. Pharmacologic Approaches to Glycemic Treatment. Diabetes Care. 2025 Jan;48(Suppl 1):S181–S206. doi:10.2337/dc25-S009. Accessed on 25-11-2025.
- Wilding JPH. The importance of weight management in type 2 diabetes mellitus. Int J Clin Pract. 2014;68(6):682–691. doi:10.1111/ijcp.12384.
- Whitmore C. Type 2 diabetes and obesity in adults. Br J Nurs. 2010 Jul 22–Aug 11;19(14):880, 882–886. doi:10.12968/bjon.2010.19.14.49041. PMID: 20647979. Accessed on 25-11-2025.
- Wing RR, et al. Benefits of modest weight loss in improving cardiovascular risk factors in overweight and obese individuals with type 2 diabetes. Diabetes Care. 2011 Jul;34(7):1481–1486. Accessed on 25-11-2025.
- 香港糖尿聯會. 與糖尿病共處:控糖目標. Available at: https://diabetes-hk.org/abcs-of-diabetes/#c. Accessed on 25-11-2025.
- 香港糖尿聯會. 糖尿病症狀與急性併發症. Available at: https://diabetes-hk.org/acute-complications/. Accessed on 25-11-2025.
- Arnett DK, Blumenthal RS, Albert MA, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2019 Sep 10;140(11):e596–e646. doi:10.1161/CIR.0000000000000678. Accessed on 25-11-2025.
HK-12584 24/03/2026